Είμαι χειρουργός παχέος εντέρου, ειδικεύτηκα στο να αντιμετωπίζω τις παθήσεις του, απέκτησα εμπειρία στο χειρισμό σύνθετων περιστατικών και γνωρίζω πως θα προσφέρω στον ασθενή μου τις καλύτερες ευκαιρίες να νικήσει τον καρκίνο στο παχύ έντερο. Η εξειδίκευση στη χειρουργική του παχέος εντέρου ξεκίνησε μέσα στα χρόνια της ειδικότητας της γενικής χειρουργικής. Επισκέφθηκα και εκπαιδεύτηκα μερικά από τα σημαντικότερα κέντρα αναφοράς στον κόσμο και δούλεψα στο μεγαλύτερο νοσοκομείο του Λονδίνου αποκλειστικά πάνω στις παθήσεις του παχέος εντέρου. Σήμερα, η ομάδα μας βρίσκεται στην ακμή της: εκπαίδευση, εμπειρία και συνεπής ακαδημαϊκός προσανατολισμός μετά από εκατοντάδες επεμβάσεις σε όλο το φάσμα της χειρουργικής του παχέος εντέρου και του πρωκτού.
Που βρίσκεται το παχύ έντερο;
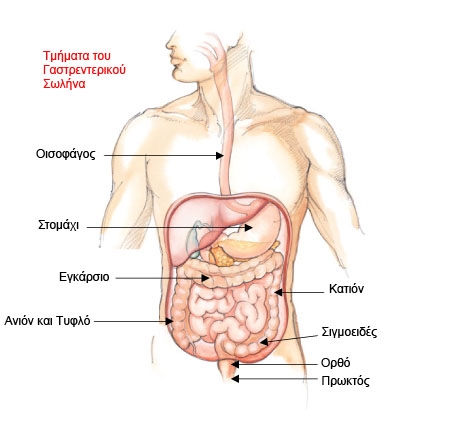
Το παχύ έντερο είναι ένας σωλήνας που συνδέει το λεπτό έντερο με τον πρωκτό. Το παχύ έντερο απορροφά μόνο υγρά και ηλεκτρολύτες και αποθηκεύει τα κόπρανα μέχρι την κένωση. Γι’ αυτό δεν είναι ένα όργανο απαραίτητο για τη ζωή. Ο άνθρωπος μπορεί να ζήσει μια φυσιολογική ζωή και χωρίς το παχύ έντερο. Είναι όμως απαραίτητο όταν υπάρχει, να λειτουργεί σωστά και εάν αφαιρέσουμε ένα τμήμα του, να μην επηρεάζεται η ποιότητα ζωής του ασθενούς. Το έντερο, ξεκινά από το δεξιό κάτω μέρος της κοιλίας (δεξιό κόλο), ανεβαίνει προς τα πάνω και στη συνέχεια έρχεται προς το αριστερό άνω μέρος της κοιλίας (εγκάρσιο κόλο). Το έντερο μετά κατεβαίνει προς τα αριστερά (σιγμοειδές) και με το ορθό καταλήγει στον πρωκτό για την έξοδο των κοπράνων από το σώμα.
Τι είναι ο καρκίνος του παχέος εντέρου;
Τα φυσιολογικά ανθρώπινα κύτταρα μεγαλώνουν και πολλαπλασιάζονται ανάλογα με τις ανάγκες του οργανισμού. Όταν τα κύτταρα γερνούν, πεθαίνουν και νέα κύτταρα παίρνουν τη θέση τους.
Αυτή η σειρά γεγονότων μερικές φορές αποδιοργανώνεται με αποτέλεσμα, να δημιουργούνται κύτταρα που δεν είναι απαραίτητα ενώ κύτταρα που θα έπρεπε να πεθάνουν, δεν καταστρέφονται. Αυτά τα πλεονάζοντα και συνήθως μη λειτουργικά κύτταρα δημιουργούν μάζες – όγκους που αναπτύσσονται εις βάρος του οργανισμού που τους θρέφει. Αυτός είναι ο καρκίνος, ένας σωρός από κακά κύτταρα που μεγαλώνει παρασιτικά μέσα στον άνθρωπο.
Πόσο συχνός είναι ο καρκίνος του Παχέος Εντέρου;
Ο καρκίνος του παχέος εντέρου είναι ο τρίτος συχνότερος καρκίνος στους άνδρες και ο δεύτερος συχνότερος στις γυναίκες. Είναι επίσης ο συχνότερος καρκίνος του πεπτικού συστήματος,. Υπολογίζεται ότι κάθε άνθρωπος έχει περίπου 5% πιθανότητες στη ζωή του να αναπτύξει καρκίνο του παχέος εντέρου δηλαδή, ο 1 στους 20 ανθρώπους θα αναπτύξει κάποτε καρκίνο στο έντερο.
Ποια είναι τα συμπτώματα του ορθοκολικού καρκίνου;
Η αρχική εικόνα του καρκίνου του παχέος εντέρου εξαρτάται από τρία δεδομένα: Το στάδιο της νόσου, την εντόπιση του όγκου και την εμφάνιση τυχαίων επιπλοκών.
Σύμφωνα με τα παραπάνω, καρκίνοι που εντοπίζονται στο δεξιό τμήμα του εντέρου εμφανίζονται συχνά με: αδυναμία, απώλεια βάρους και αναιμία. Αυτό συμβαίνει διότι σε αυτό το τμήμα του, το έντερο έχει μεγάλη διάμετρο ενώ τα κόπρανα είναι πολύ αραιά. Αυτό επιτρέπει σε έναν όγκο να μεγαλώσει αρκετά χωρίς να δώσει έντονα συμπτώματα ή να κλείσει τη δίοδο των κοπράνων. Μερικές φορές επειδή στο τυφλό βρίσκεται και η αρχή της σκωληκοειδούς απόφυσης, μια μάζα μπορεί να προκαλέσει χαμηλή πυρετική κίνηση ή εικόνα σκωληκοειδίτιδας.
Όγκοι που εντοπίζονται στο αριστερό τμήμα του εντέρου όπως είναι οι όγκοι του σιγμοειδούς, εμφανίζονται με διαταραχές των συνηθειών του εντέρου, αίμα στις κενώσεις ή και μεγάλη δυσκολία στην κένωση του εντέρου. Αυτό συμβαίνει διότι εδώ το έντερο έχει μικρότερη διάμετρο ενώ τα κόπρανα είναι πλέον σχηματισμένα και ογκώδη.
Οι όγκοι του ορθού εμφανίζονται συνήθως με απώλεια αίματος και δυσκολία στην κένωση, πόνο ή αίσθηση ότι το έντερο δεν αδειάζει.
Ποιες μπορεί να είναι οι επιπλοκές του καρκίνου του παχέος εντέρου;
Ποτέ δεν πρέπει να αφήνουμε έναν καρκίνο να εκδηλωθεί με επιπλοκές. Είναι πολύ σημαντικό η διάγνωση να γίνεται νωρίτερα και η θεραπεία να ξεκινά αμέσως. Οι επιπλοκές του καρκίνου του παχέος εντέρου που μπορεί να είναι θορυβώδεις εκδηλώσεις της νόσου περιλαμβάνουν: την απόφραξη του εντέρου (ειλεός), την αιμορραγία και τη διάτρηση του εντέρου. Εάν η νόσος έχει ξεφύγει από τα όρια του εντέρου και υπάρχουν μεταστάσεις ή διασπορά στην κοιλιά μπορεί να εκδηλωθεί συλλογή υγρού στην κοιλιά (ασκίτης) ή ίκτερος. Ο ασθενής που πρέπει να χειρουργηθεί επειγόντως μπαίνει σε κίνδυνο τόσο για το άμεσο αποτέλεσμα του χειρουργείου όσο και για τη συνολική πορεία του με τον καρκίνο.
Πως εκδηλώνεται η απόφραξη του εντέρου (ειλεός);
Ο ειλεός είναι μια επιπλοκή που συνήθως απαιτεί άμεση παρέμβαση από την πλευρά του χειρουργού. Το έντερο είναι ένας σωλήνας και ο αυλός του μπορεί να κλείσει από τον καρκίνο που αναπτύσσεται. Αν συμβεί αυτό, το έντερο δεν μπορεί να αδειάσει το περιεχόμενό του που είναι κόπρανα αλλά και αέρια. Ο ασθενής αισθάνεται αρχικά ήπιο πόνο αλλά και έντονο φούσκωμα στην κοιλιά. Αν η κατάσταση προχωρήσει, μπορεί να έχουμε εμετούς και μεγάλη δυσφορία. Αν απαιτηθεί, ο ασθενής πρέπει να πάει στο χειρουργείο επειγόντως και να αφαιρεθεί ο καρκίνος αλλά και να ανακουφιστεί το έντερο από τη μεγάλη διάταση.
Πως γίνεται η διάγνωση του καρκίνου του παχέος εντέρου;
Η διάγνωση του καρκίνου του παχέος εντέρου γίνεται με την κολονοσκόπηση. Ο γαστρεντερολόγος θα κάνει τον ενδοσκοπικό έλεγχο, θα πάρει φωτογραφίες του όγκου, θα μετρήσει την απόσταση μέσα στο έντερο αλλά και θα σημαδέψει με μελάνι το σημείο που βρίσκονται μικρές βλάβες. Κυρίως όμως θα πάρει βιοψίες που θα οριστικοποιήσουν τη διάγνωση. Η πλήρης κολονοσκόπηση είναι σχεδόν πάντα απαραίτητη πριν από ένα χειρουργείο για καρκίνο παχέος εντέρου.
Τι είναι η σταδιοποίηση του καρκίνου του παχέος εντέρου;
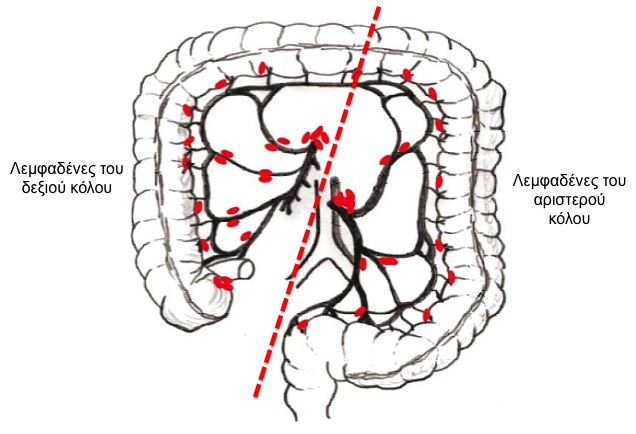
Όπως περιγράψαμε πιο πάνω, ο καρκίνος μπορεί να ξεφύγει από τα όρια του οργάνου και να επεκταθεί σε άλλους ιστούς και όργανα. Η σταδιοποίηση είναι μια «φωτογραφία» της επέκτασης του καρκίνου μέσα στο σώμα του ανθρώπου. Η σταδιοποίηση γίνεται οπωσδήποτε πριν την εφαρμογή οποιασδήποτε θεραπείας ώστε να είναι μετρήσιμη και η αποτελεσματικότητά της. Η βασική σταδιοποίηση του καρκίνου του παχέος εντέρου γίνεται με αξονικές τομογραφίες της κοιλιάς και του θώρακα. Ανάλογα με τα ευρήματα, μπορεί να ζητηθούν και επιπλέον εξετάσεις. Η τομογραφία γίνεται ώστε να μελετήσουμε την επέκταση του αρχικού όγκου, να ελέγξουμε αν έχει εξαπλωθεί σε άλλα σημεία της κοιλιάς αλλά και να φανούν πιθανές μεταστάσεις σε λεμφαδένες ή στο συκώτι. Ανάλογα με τη σταδιοποίηση, μπορεί να συστήσουμε χορήγηση χημειοθεραπείας πριν την οριστική επέμβαση.
Πως καθορίζεται το τελικό στάδιο της νόσου;
Η τελική (οριστική) σταδιοποίηση γίνεται με την εξέταση του “παρασκευάσματος” δηλαδή του τμήματος του εντέρου και άλλων ιστών που έχουν αφαιρεθεί. Η σταδιοποίηση γίνεται διεθνώς με το σύστημα ΤΝΜ. Το “T” αναφέρεται στην πρωτοπαθή εστία δηλαδή τον βασικό όγκο ο οποίος βαθμολογείται ανάλογα με τον βαθμό διήθησης του τοιχώματος του εντέρου. Το “N” αναφέρεται στην ύπαρξη “θετικών” δηλαδή διηθημένων λεμφαδένων. Σημειώνεται ότι πρέπει να έχουν αφαιρεθεί τουλάχιστον 12 λεμφαδένες ώστε το παρασκεύασμα να βαθμολογηθεί. Το “Μ” αφορά την ύπαρξη απομακρυσμένων μεταστάσεων (στο συκώτι ή αλλού). Ο συνδυασμός των παραπάνω βαθμονομήσεων καθορίζει το τελικό στάδιο της νόσου
Τι είναι οι καρκινικοί δείκτες;
Οι καρκινικοί δείκτες είναι αντιγόνα που ανιχνεύονται στο αίμα όταν υπάρχει στο σώμα ένας καρκίνος. Για τον καρκίνο του παχέος εντέρου, δεν υπάρχει κάποιος αρκετά ειδικός δείκτης. Στην καθημερινή κλινική πράξη χρησιμοποιούνται το CEA και το Ca 19-9 τα οποίο έχουν ιδιαίτερη αξία στην παρακολούθηση του χειρουργημένου ασθενούς. Ένας φυσιολογικός καρκινικός δείκτης, δεν σημαίνει ότι δεν υπάρχει καρκίνος.
Τι είναι ο μοριακός έλεγχος στον καρκίνο του παχέος εντέρου;
Η γνώση έχει προχωρήσει πολύ και πλέον γνωρίζουμε ότι όλοι οι καρκίνοι δεν είναι ίδιοι. Με τον μοριακό έλεγχο μπορούμε να διαπιστώσουμε πόσο αποτελεσματικά μπορούν να είναι κάποια σύγχρονα φάρμακα και να απαλλάξουμε τον ασθενή από άσκοπες θεραπείες. Έτσι ελέγχονται συγκεκριμένα γονίδια (kras, nras, braf) ώστε να δούμε αν θα βοηθήσουν τη θεραπεία κάποιοι βιολογικοί παράγοντες αλλά και η πιθανότητα ύπαρξης κληρονομικών συνδρόμων (MSI-high) όπου αποτελεσματική μπορεί αν είναι η ανοσοθεραπεία.
Ποια είναι η θεραπεία του καρκίνου του παχέος εντέρου;
Ο καρκίνος του παχέος εντέρου είναι χειρουργική νόσος. Το σημαντικότερο κομμάτι της θεραπείας είναι η χειρουργική επέμβαση και εκείνη είναι που σε μεγάλο βαθμό καθορίζει την πορεία του ασθενούς. Οι επεμβάσεις που γίνονται ονομάζονται “κολεκτομές’’ και αφορούν την εκτομή καθορισμένων τμημάτων του παχέος εντέρου μαζί με τα αγγεία και τους λεμφαδένες που τα συνοδεύουν. Το τμήμα του εντέρου που αφαιρείται εξαρτάται από την εντόπιση του όγκου αλλά και κάποια ανατομικά χαρακτηριστικά που μπορεί να διαμορφώσουν τα όρια της εκτομής. Αναλυτικά στοιχεία για την κάθε επέμβαση θα βρείτε ΕΔΩ
Πότε χρειάζεται συμπληρωματική χημειοθεραπεία;
Συμπληρωματική χημειοθεραπεία σε γενικές γραμμές χρειάζεται όταν πιστεύουμε ότι καρκινικά κύτταρα κυκλοφορούν ακόμη στο σώμα μετά την επέμβαση. Αυτό συμβαίνει όταν ο βασικός όγκος είναι πολύ μεγάλος ή έχει διηθήσει άλλα όργανα, όταν υπάρχουν θετικοί λεμφαδένες ή επίσημες απομακρυσμένες μεταστάσεις. Η απόφαση για συμπληρωματική συστηματική χημειοθεραπεία λαμβάνεται από κοινού με τον σύμβουλο ογκολόγο και στα πλαίσια συμβουλίου. Η τυπική χημειοθεραπεία για καρκίνο του παχέος εντέρου διαρκεί 3 ή 6 μήνες, γίνεται κάθε 3 περίπου εβδομάδες και μπορεί να περιλαμβάνει συνδυασμό χαπιών και ορών. Οι παρενέργειες είναι ελάχιστες, οι άνθρωποι είναι εντελώς λειτουργικοί και μπορούν να εργάζονται και να χαίρονται τη ζωή (επειδή πάντα μας ρωτάτε: ΔΕΝ πέφτουν τα μαλλιά).
Από τι εξαρτάται η πρόγνωση του καρκίνου του παχέος εντέρου;
Η πρόγνωση ενός καρκίνου εξαρτάται από πολλούς παράγοντες. Πρώτος παράγοντας είναι το στάδιο του καρκίνου κατά τη διάγνωση. Δεύτερος σημαντικότατος παράγοντας είναι η συμπεριφορά της νόσου και η απάντηση στη χημειοθεραπεία και τέλος η ποιότητα της χειρουργικής πράξης. Ο τελευταίος παράγοντας που αφορά το χειρουργείο είναι η δική μας ευθύνη. Ένα καλό ογκολογικό χειρουργείο, απελευθερώνει τον ογκολόγο ώστε να δώσει στον ασθενή όλο τη βοήθεια που μπορεί και να εγγυηθεί τη θεραπεία.
Ποια είναι τα αίτια του καρκίνου του παχέος εντέρου;
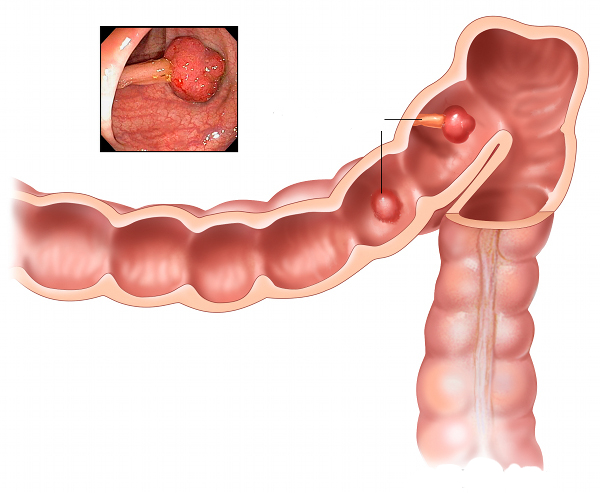
Σχεδόν όλοι οι καρκίνοι του παχέος εντέρου ήταν κάποτε καλοήθεις πολύποδες. Οι πολύποδες είναι μικροί καλοήθεις όγκοι που αναπτύσσονται στο βλεννογόνου του εντέρου δηλαδή στον εσωτερικό του τοίχωμα. Ο καρκίνος λοιπόν αποτελεί εξέλιξη μικρών βλαβών που χαρακτηρίζονται “προ-καρκινωματώδεις βλάβες”. Όπως διαπιστώθηκε από πολύχρονες μελέτες, υπάρχει μια αλληλουχία γεγονότων (μεταλλάξεις) που οδηγεί το φυσιολογικό έντερο στην ανάπτυξη πολύποδα και στη συνέχεια την εξαλλαγή του πολύποδα σε καρκίνο. Με την πρόοδο των ετών, καρκινικά κύτταρα αναπτύσσονται στην κορυφή του πολύποδα και σταδιακά τον καταλαμβάνουν ολόκληρο. Η συνέχεια είναι δεδομένη αφού χωρίς θεραπεία, τα κύτταρα συνεχίζουν να πολλαπλασιάζονται, να διηθούν το τοίχωμα του εντέρου αλλά και να εξαπλώνονται και σε άλλα όργανα.
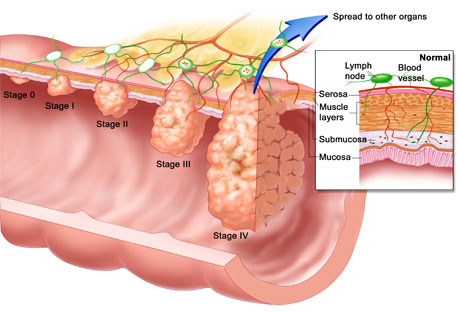
Σε τι διαφέρουν οι καλοήθεις από τους κακοήθεις όγκους;
Οι όγκοι διακρίνονται σε καλοήθεις και κακοήθεις.
Οι κακοήθεις όγκοι (δηλαδή ο καρκίνος) μπορεί να είναι απειλητικοί για τη ζωή. Ακόμη και αν αφαιρεθούν, μπορεί να αναπτυχθούν ξανά (υποτροπή του όγκου) ενώ εισβάλουν (διηθούν) και καταστρέφουν ιστούς και όργανα που βρίσκονται γύρω τους. Τα κακοήθη κύτταρα μπορεί να διαφύγουν από την αρχική εστία και να μεταναστεύσουν σε άλλα όργανα του σώματος και να δημιουργήσουν “μεταστάσεις”.
Οι καλοήθεις όγκοι ΔΕΝ είναι καρκίνος. Πολύ σπάνια είναι απειλητικοί για τη ζωή, και εξ΄ ίσου σπάνια υποτροπιάζουν. Δεν διηθούν τους γύρω ιστούς και δεν μεταναστεύουν σε άλλα όργανα. Όμως, ένας καλοήθης αρχικά όγκος μπορεί με τα χρόνια με μεταλλαχθεί σε έναν καρκίνο.
Ποιοι άνθρωποι κινδυνεύουν περισσότερο από καρκίνο παχέος εντέρου;
Υπάρχουν αρκετές μελέτες που δείχνουν ότι ο καρκίνος του παχέος εντέρου σχετίζεται με συγκεκριμένες διατροφικές συνήθειες. Κακή είναι η υπερβολική κατανάλωση ζωικού λίπους και επεξεργασμένου κρέατος ειδικά όταν ο άνθρωπος δεν τρώει αρκετές φυτικές ίνες. Επίσης, κίνδυνο διατρέχουν όσοι καταναλώνουν πολύ αλκοόλ και καπνίζουν.
Μεγαλύτερο ενδιαφέρον παρουσιάζει η πιθανή γενετική επιβάρυνση που οδηγεί στην ανάπτυξη καρκίνου του παχέος εντέρου. Η κύρια ανησυχία όσων έχουν στην οικογένειά τους ασθενείς με καρκίνο του παχέος εντέρου είναι εάν αντιμετωπίζουν και οι ίδιοι αυξημένο κίνδυνο πάθουν καρκίνο στο μέλλον. Η αλήθεια είναι ότι αντιμετωπίζουν ιδιαίτερα αυξημένο κίνδυνο εάν ο καρκίνος έχει διαγνωσθεί σε συγγενή πρώτου βαθμού και σε ηλικία μικρότερη των 50 ετών ή εάν υπάρχουν αρκετοί συγγενείς πρώτου βαθμού με νόσο.
Πως γίνεται ο προ-συμπτωματικός έλεγχος (screening) του καρκίνου του παχέος εντέρου;
Ο έλεγχος του πληθυσμού για καρκίνο του παχέος εντέρου γίνεται με κολονοσκόπηση. Πολύ χρήσιμο είναι επίσης και το test για αίμα στα κόπρανα. Ο συνδυασμός των δύο θα μας εξασφαλίσει για μια ζωή χωρίς καρκίνο στο έντερο.
Ο έλεγχος με την κολονοσκόπηση έχει στόχο την να βρούμε ένα πολύποδα και να τον αφαιρέσουμε χωρίς χειρουργείο και πριν γίνει καρκίνος. Η Παγκόσμια Οργάνωση Υγείας συνιστά την εκτέλεση κολονοσκόπησης σε όλους το 50ο έτος ηλικίας και ανάλογα με τα ευρήματα και το οικογενειακό ιστορικό ανά δεκαετία, πενταετία ή και συχνότερα. Μερικές χώρες συστήνουν πλέον ο έλεγχος να ξεκινά στα 45 χρόνια καθώς όλο και νεότεροι άνθρωποι εμφανίζονται με καρκίνο του παχέος εντέρου.
Υπάρχουν κληρονομικές μορφές καρκίνου του παχέος εντέρου;
Υπάρχουν δύο σπάνιες κληρονομούμενες παθήσεις που αυξάνουν σημαντικά την πιθανότητα ανάπτυξης καρκίνου του παχέος εντέρου:
– Στη μία περίπτωση έχουμε τα σύνδρομα οικογενούς πολυποδίασης (FAP) όπου εκατοντάδες ή χιλιάδες πολύποδες αναπτύσσονται στο παχύ έντερο. Οι άνθρωποι με αυτή τη μετάλλαξη και την αντίστοιχη εικόνα θεωρείται απολύτως βέβαιο ότι θα αναπτύξουν καρκίνο παχέος εντέρου και υποβάλλονται νωρίς σε ολική κολεκτομή.
– Ο κληρονομικός μη-σχετιζόμενος με πολυποδίαση καρκίνος του παχέος εντέρου (σύνδρομο Lynch – HNPCC) οδηγεί στην ανάπτυξη καρκίνου στο παχύ έντερο αλλά και σε άλλα όργανα σε νεαρή ηλικία. Η κατάταξη ενός ασθενούς στο σύνδρομο Lynch γίνεται σύμφωνα με τις οδηγίες του National Cancer Institute
Όσοι πάσχουν από τα παραπάνω σύνδρομα πρέπει να υποβάλλονται σε γενετικό έλεγχο, να δέχονται γενετική συμβουλή και να ελέγχονται αντίστοιχα οι συγγενείς πρώτου βαθμού. Η εξέταση του γενετικού υλικού γίνεται σε εξειδικευμένα εργαστήρια μοριακής βιολογίας.
Οι φλεγμονώδεις νόσοι του εντέρου σχετίζονται με τον καρκίνο;
Οι δύο γνωστές φλεγμονώδεις παθήσεις του εντέρου, η ελκώδης κολίτιδα και η νόσος Crohn σχετίζονται με αυξημένο κίνδυνο ανάπτυξης καρκίνου του παχέος εντέρου. Κυρίως η ελκώδης κολίτιδα, μπορεί να οδηγήσει σε ανάπτυξη καρκίνου μετά από χρόνια και γι΄ αυτό είναι σημαντικό οι ασθενείς να παρακολουθούνται με συχνές ενδοσκοπήσεις.
Όλες οι μελέτες επισημαίνουν ότι η αντιμετώπιση των περιπτώσεων καρκίνου που σχετίζονται με χρόνιες νόσους του εντέρου είναι σημαντικό να γίνεται από χειρουργούς εξειδικευμένους στη χειρουργική του εντέρου που να γνωρίζουν τις ιδιαιτερότητες της πάθησης και να μπορούν να στηρίξουν τον ασθενή σε μακροχρόνια παρακολούθηση.